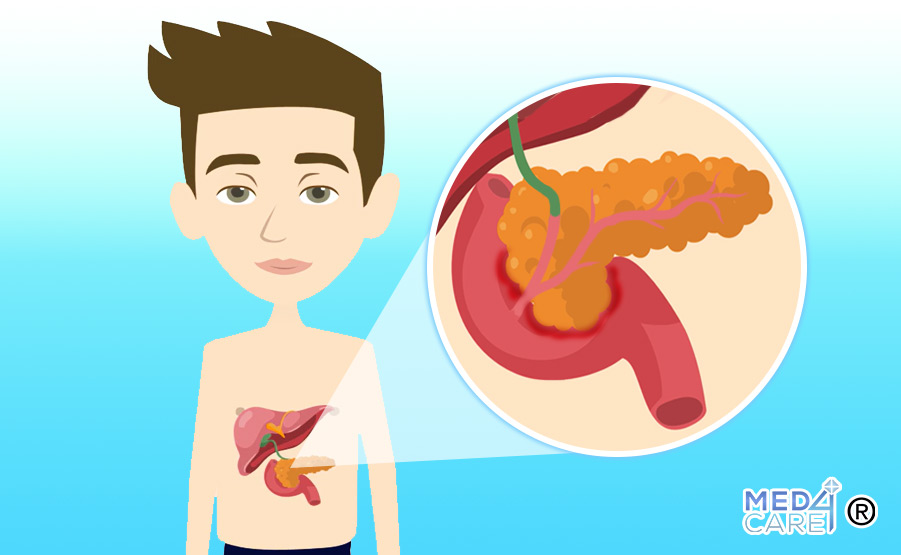
Il cancro epato-bilio-pancreatico si riferisce a una classe di tumori che coinvolgono il fegato (epato-), le vie biliari (bilio-) e il pancreas (-pancreatico). Questo tipo di cancro rappresenta una sfida clinica complessa, poiché presenta sintomi spesso silenziosi nelle fasi iniziali, rendendo la diagnosi precoce difficile.
Scopriamo di più in questo articolo!
Quanto è frequente il cancro epato-bilio-pancreatico? Epidemiologia
Questi tumori possono avere origini diverse e presentare caratteristiche epidemiologiche differenti. Nello specifico:
- Cancro del fegato (epatocellulare): è uno dei tumori più comuni al fegato. Le cause principali includono l’infezione da virus dell’epatite B e C, l’abuso di alcol e le malattie del fegato legate all’obesità (come la steatoepatite non alcolica). Ha una maggiore incidenza in Asia e Africa rispetto a Nord America ed Europa.
- Cancro delle vie biliari: questi tumori possono colpire i dotti biliari intraepatici o extraepatici. Sono meno comuni rispetto al cancro epatocellulare ma possono avere prognosi più sfavorevole. Non sempre è chiaro il motivo preciso dell’insorgenza.
- Cancro del pancreas: è uno dei tumori più letali, con una sopravvivenza a lungo termine relativamente bassa. La sua incidenza è in aumento e tende ad essere più elevata in Nord America ed Europa rispetto ad altre regioni.
Età avanzata e fattori genetici possono aumentare il rischio di sviluppare queste patologie.
Quali sono le cause del cancro epato-bilio-pancreatico? Eziologia
L’eziologia è complessa e multifattoriale, coinvolgendo una serie di elementi che possono contribuire allo sviluppo di questi tumori. Vediamoli nel dettaglio.
Cancro epatico (epatocellulare)
Le cause principali di questo tipo di cancro includono:
- l’infezione da virus dell’epatite B (HBV) e C (HCV)
- l’abuso di alcol
- l’obesità
- la steatoepatite non alcolica
- fattori di rischio come il diabete e l’esposizione a sostanze chimiche tossiche come l’aflatoxina (presente in alcuni alimenti contaminati).
L’infiammazione cronica causata dalle infezioni da virus dell’epatite o dall’accumulo di grasso nel fegato (steatoepatite) può provocare danni alle cellule epatiche. Questi danni possono attivare processi di rigenerazione cellulare, che se non controllati possono favorire la crescita di cellule tumorali.
Cancro delle vie biliari
Le cause precise non sono completamente comprese, ma la colangite sclerosante primitiva (PSC), una malattia autoimmune che provoca l’infiammazione e il restringimento dei dotti biliari, è un fattore di rischio noto per lo sviluppo di tumori delle vie biliari.
L’infiammazione cronica e la lesione dei dotti biliari possono infatti favorire l’accumulo di mutazioni genetiche e l’instabilità genomica, contribuendo allo sviluppo del cancro.
Cancro del pancreas
Il carcinoma pancreatico può essere causato da diversi fattori, tra cui:
- il fumo di sigaretta
- l’obesità
- la pancreatite cronica
- il diabete di tipo 2
- alcune predisposizioni genetiche ereditarie (ad esempio mutazioni nei geni BRCA2, CDKN2A, ecc.).
Il fumo ad esempio contiene sostanze chimiche dannose che possono danneggiare il DNA nelle cellule pancreatiche, contribuendo alla formazione di mutazioni genetiche che portano allo sviluppo del tumore.
Quali sono i sintomi del cancro epato-bilio-pancreatico? Sintomatologia
I sintomi possono variare notevolmente in base al tipo di tumore e alla fase della malattia. Molti di questi tumori possono essere asintomatici nelle fasi iniziali e presentare sintomi evidenti solo quando sono già avanzati.
Vediamo alcuni dei sintomi comuni associati a ciascun tipo di cancro:
- Cancro epatico (epatocellulare): possono includere dolore o sensazione di pesantezza nella zona addominale superiore destra, ingrossamento del fegato (che può essere avvertito come una massa addominale), perdita di peso non spiegata, affaticamento, ittero (colorazione gialla della pelle e degli occhi), prurito, accumulo di liquidi nell’addome (ascite).
- Cancro delle vie biliari: ittero, dolore addominale nella regione superiore destra, gonfiore addominale, perdita di peso, feci chiare o sbiancate, urine scure a causa del deficit di bile, prurito, stanchezza.
- Cancro del pancreas: dolore addominale che si irradia alla schiena, perdita di peso non spiegata, ittero, digestione difficile, nausea, vomito, cambiamenti nelle feci (come feci grasse o di colore chiaro).
Diagnosi di cancro epato-bilio-pancreatico
La diagnosi avviene tramite l’anamnesi, un esame obiettivo ed una serie di esami diagnostici che possano confermarla.
Anamnesi
L’anamnesi è un processo cruciale per identificare i fattori di rischio, i sintomi, la storia clinica e familiare del paziente. Questa raccolta di informazioni può aiutare i medici a sospettare e confermare una diagnosi di cancro epato-bilio-pancreatico.
Ecco alcuni punti chiave dell’anamnesi:
- Storia clinica e familiare: il medico raccoglierà informazioni dettagliate sulla salute passata del paziente, tra cui precedenti condizioni mediche, interventi chirurgici, malattie croniche come l’epatite, la pancreatite cronica, le malattie biliari, il diabete o l’obesità. Si indagheranno eventuali esposizioni ai fattori di rischio noti come fumo, abuso di alcol, esposizione ad agenti cancerogeni, presenza di infezioni virali croniche (come l’epatite B o C), storia familiare di tumori epato-bilio-pancreatici o di altre condizioni correlate.
- Sintomi e loro evoluzione: si chiederà al paziente di descrivere con precisione i sintomi attuali, la loro durata e l’eventuale peggioramento nel tempo. Sintomi come dolore addominale, ittero, perdita di peso, cambiamenti nelle abitudini intestinali, nausea, vomito e stanchezza possono essere rilevanti.
- Esami precedenti e trattamenti: si indagheranno esami medici precedenti, come esami del sangue, ecografie, tomografie computerizzate (TC), risonanze magnetiche (RM), endoscopie o biopsie che possono essere state eseguite per altri motivi. Questi dati possono fornire importanti informazioni per la diagnosi.
Esame obiettivo
L’esame obiettivo cerca di identificare eventuali segni fisici e anormalità che potrebbero essere indicativi di tali tumori.
Potrebbe includere:
- Ispezione: il medico osserva attentamente l’addome alla ricerca di cambiamenti visibili come ingrossamento, asimmetrie, masse o protuberanze e la pelle. L’ittero (colorazione gialla della pelle e della parte bianca degli occhi) può essere un segno di ostruzione delle vie biliari, spesso associato a tumori biliari o pancreatici.
- Palpazione: per individuare eventuali masse, ingrossamenti o dolori nell’addome superiore, specialmente nella regione epatica (area superiore destra) e nella regione pancreatico-duodenale. Con la palpazione, si cerca di valutare la consistenza, le dimensioni e la sensibilità del fegato. Un fegato ingrossato o dolorante può essere indicativo di una patologia epatica, inclusi alcuni tumori.
- Percussione: la percussione può essere utilizzata per valutare la presenza di accumuli di liquido nell’addome (ascite) o per rilevare eventuali cambiamenti nelle aree epatiche e pancreatiche.
- Auscultazione: potrebbe essere utile per rilevare eventuali suoni anormali, anche se non è un elemento comunemente usato nell’esame per il cancro epato-bilio-pancreatico.
Esami di laboratorio
Per accertarsi della diagnosi possono essere prescritti alcuni di esami di laboratorio, quali:
- Emocromo completo: valuta i livelli di globuli rossi, globuli bianchi e piastrine.
- Test delle funzioni epatiche: misura enzimi epatici come AST, ALT, GGT, bilirubina, albumina e fosfatasi alcalina per valutare la funzionalità del fegato e la presenza di ostruzioni biliari.
- Marcatori tumorali: esami come l’alfa-fetoproteina (AFP), il CA 19-9 e il CA 125 possono essere utilizzati come indicatori, sebbene non siano specifici per il cancro e possano essere elevati anche in altre condizioni.
- Esami delle urine e delle feci: l’analisi delle urine e delle feci può essere eseguita per identificare eventuali anomalie o presenza di sangue, bile o altre sostanze indicative di problemi epato-biliari.
Esami strumentali
Oltre agli esami di laboratorio, possono essere eseguiti altri esami, quali:
- Ecografia addominale: utile per visualizzare fegato, vie biliari e pancreas. Può aiutare a identificare masse, ingrossamenti o ostruzioni.
- Tomografia computerizzata (TC) o Risonanza magnetica (RM): offrono immagini dettagliate delle strutture interne dell’addome per individuare eventuali lesioni, ingrossamenti o diffusione del tumore.
- Ecografia endoscopica: fornisce immagini ad alta risoluzione del pancreas e delle vie biliari tramite un’ecografia inserita in endoscopia.
- Colangiopancreatografia per risonanza magnetica (MRCP): utilizza la RM per visualizzare in dettaglio le vie biliari e il dotto pancreatico senza l’uso di un mezzo di contrasto.
- Angiografia: un esame radiografico che utilizza un mezzo di contrasto per studiare i vasi sanguigni del fegato e del pancreas.
- Biopsia: prelevare un campione di tessuto (tramite agoaspirato o durante un intervento chirurgico) per l’esame al microscopio può confermare la presenza di cellule tumorali e aiutare nella diagnosi definitiva.
Diagnosi differenziale di cancro epato-bilio-pancreatico
La diagnosi differenziale è un processo fondamentale che coinvolge l’analisi e l’esclusione di altre condizioni che possono presentare sintomi simili a quelli associati a queste neoplasie. Includono:
- Malattie epatiche:
- Epatite cronica: l’infiammazione cronica del fegato può causare sintomi simili a quelli del cancro epatico, come affaticamento, dolore addominale e ittero.
- Cirrosi epatica: una condizione in cui il fegato è gravemente danneggiato e cicatrizzato, può manifestarsi con sintomi di ittero, ascite, ingrossamento della milza e perdita di peso.
- Steatoepatite non alcolica: accumulo di grasso nel fegato che può portare a infiammazione e cicatrizzazione, a volte causando sintomi simili a quelli del cancro epatico.
- Malattie biliari:
- Calcoli biliari: presenza di calcoli nelle vie biliari che possono causare dolore addominale, nausea e ittero.
- Colangite sclerosante primaria (PSC): una malattia autoimmune che coinvolge i dotti biliari e può causare ostruzioni e infiammazioni, con sintomi simili a quelli dei tumori delle vie biliari.
- Malattie pancreatiche:
- Pancreatite cronica: infiammazione cronica del pancreas che può causare dolore addominale, malassorbimento e cambiamenti nelle feci.
- Cisti pancreatiche: cisti o pseudocisti nel pancreas che possono causare sintomi simili a quelli dei tumori, come dolore addominale e nausea.
- Altre condizioni:
- Ulcera peptica: ulcera nello stomaco o nell’intestino che può provocare dolore addominale superiore.
- Infezioni batteriche o parassitarie: alcune infezioni possono provocare sintomi come febbre, ittero o dolore addominale.
Trattamento per il cancro epato-bilio-pancreatico
I trattamenti dipendono dal tipo di tumore, dallo stadio della malattia, dalla posizione e dalla risposta individuale del paziente. Possono includere una combinazione di interventi chirurgici, terapie farmacologiche, radioterapia, chemioterapia e terapie mirate. Vediamoli nel dettaglio.
Chirurgia
La chirurgia è uno dei principali trattamenti. Tuttavia la fattibilità dell’intervento chirurgico dipendono dalla posizione, dalle dimensioni del tumore, dallo stadio della malattia e dalla condizione generale del paziente.
Ecco una panoramica dei principali interventi chirurgici per ciascun tipo di cancro:
- Cancro epatico (epatocellulare):
- Resezione epatica: se il tumore è localizzato e limitato al fegato senza coinvolgere grandi parti dell’organo, può essere eseguita una resezione chirurgica per rimuovere la porzione affetta del fegato (epatectomia).
- Trapianto di fegato: in casi selezionati in cui il tumore è limitato al fegato e non può essere rimosso con una resezione, un trapianto di fegato può essere considerato.
- Cancro delle vie biliari:
- Resezione delle vie biliari: se il tumore è localizzato e non si è diffuso in modo significativo, può essere eseguita la rimozione della parte dei dotti biliari colpiti.
- Resezione pancreatico-duodenale (operazione di Whipple): se il tumore è situato nel dotto pancreatico o nel duodeno, può essere eseguita un’operazione di Whipple per rimuovere la testa del pancreas, il duodeno, una porzione dello stomaco, la cistifellea e parte del dotto biliare.
- Cancro del pancreas:
- Resezione pancreatica: l’intervento chirurgico può coinvolgere la rimozione di parte del pancreas (pancreatectomia distale o pancreatectomia totale) a seconda della posizione del tumore.
- Resezione pancreatico-duodenale (operazione di Whipple): come menzionato in precedenza, è un intervento comune per rimuovere tumori localizzati nella testa del pancreas o nel dotto pancreatico.
Durante l’intervento chirurgico l’obiettivo è rimuovere completamente il tumore, assicurandosi di mantenere il margine di tessuto sano circostante. Le tecniche chirurgiche possono essere complesse e richiedono un elevato livello di esperienza da parte del chirurgo. La chirurgia può essere seguita da altri trattamenti come chemioterapia, radioterapia o terapie adiuvanti per migliorare i risultati a lungo termine.
Radioterapia
La radioterapia impiega radiazioni ad alta energia per danneggiare e distruggere le cellule tumorali, limitando al contempo il danno alle cellule sane circostanti. Ecco una panoramica delle terapie che possono essere effettuate per ciascun tipo di cancro:
- Radioterapia nel cancro epatico (epatocellulare):
- La radioterapia esterna può essere utilizzata come trattamento palliativo per alleviare i sintomi del cancro epatico, come il dolore, o per ridurre le dimensioni del tumore nei casi in cui la chirurgia non è un’opzione.
- La radioterapia stereotassica (SBRT) è un tipo di radioterapia esterna che consente dosi elevate di radiazioni focalizzate direttamente sul tumore epatico, riducendo al minimo il danno ai tessuti sani circostanti.
- Radioterapia nel cancro delle vie biliari:
- La radioterapia esterna può essere utilizzata per trattare tumori localizzati nelle vie biliari, spesso in combinazione con chemioterapia.
- La brachiterapia (radioterapia interna) può essere utilizzata per trattare direttamente i tumori nelle vie biliari collocando sorgenti radioattive vicino o all’interno del tumore.
- Radioterapia nel cancro del pancreas: Viene utilizzata principalmente come trattamento coadiuvante dopo la chirurgia per ridurre il rischio di ricorrenza del tumore. Può essere utilizzata anche come trattamento palliativo per alleviare sintomi come il dolore in pazienti con tumori pancreatici avanzati.
La radioterapia può essere somministrata come unico trattamento o in combinazione con altri approcci terapeutici. Gli effetti collaterali possono includere affaticamento, irritazione cutanea nella zona trattata, nausea, diarrea.
Chemioterapia
La chemioterapia è un trattamento contro il cancro che utilizza farmaci antitumorali per distruggere le cellule cancerose. Questi farmaci possono agire in varie fasi del ciclo vitale delle cellule tumorali per ostacolare la loro crescita e la loro capacità di proliferare.
Ecco una panoramica della chemioterapia nel contesto dei tumori epato-biliari e pancreatici:
- Cancro epatico (epatocellulare): può essere somministrata come trattamento sistematico per il cancro epatico in fase avanzata o per ridurre le dimensioni del tumore prima della chirurgia.
- Cancro delle vie biliari: può essere utilizzata sia prima che dopo interventi chirurgici per ridurre le dimensioni del tumore e prevenire la ricorrenza. Il farmaco gemcitabina è spesso utilizzato nella chemioterapia per i tumori delle vie biliari, spesso in combinazione con altri farmaci come cisplatino o oxaliplatino.
- Cancro del pancreas: può essere usata prima della chirurgia per ridurre le dimensioni del tumore e rendere l’intervento chirurgico più efficace (chemioterapia neoadiuvante). La combinazione di farmaci come gemcitabina e nab-paclitaxel o FOLFIRINOX (una combinazione di vari farmaci) è spesso utilizzata per trattare il cancro pancreatico avanzato o metastatico.
La chemioterapia può essere somministrata per via endovenosa o orale, a seconda dei farmaci utilizzati e delle esigenze del paziente. Spesso viene somministrata in cicli, con periodi di trattamento seguiti da periodi di riposo per consentire al corpo di recuperare dai potenziali effetti collaterali.
Gli effetti collaterali della chemioterapia possono variare e possono includere nausea, vomito, perdita di appetito, affaticamento, perdita di capelli, anemia, problemi di pelle e ulcere alla bocca.
Terapie mirate
Le terapie mirate agiscono in modo selettivo sulle cellule tumorali, riducendo al contempo i danni alle cellule sane. Nello specifico:
- Terapie mirate nel cancro epatico (epatocellulare): il farmaco sorafenib è una terapia mirata comunemente utilizzata per il carcinoma epatocellulare avanzato. Agisce interferendo con la crescita delle cellule tumorali attraverso l’inibizione di specifiche proteine coinvolte nella formazione dei vasi sanguigni nel tumore (terapia anti-angiogenica) e nel blocco di segnali di crescita cellulare.
- Terapie mirate nel cancro delle vie biliari: alcuni farmaci mirati come l’inibitore di BRAF (vemurafenib) o l’inibitore di FGFR (infigratinib) possono essere utilizzati per alcuni tumori biliari che presentano specifiche mutazioni genetiche. Questi farmaci mirati agiscono bloccando specifiche vie di segnalazione coinvolte nella crescita cellulare tumorale.
- Terapie mirate nel cancro del pancreas: gli inibitori del recettore dell’EGFR (Epidermal Growth Factor Receptor) come l’erlotinib o il cetuximab possono essere utilizzati per alcuni pazienti con cancro pancreatico che esprimono elevati livelli di EGFR. L’inibitore di PARP (policarbonamide ADP-ribozio polimerasi) come l’olaparib può essere utilizzato in alcuni pazienti con mutazioni BRCA per bloccare la capacità delle cellule tumorali di riparare il DNA danneggiato.
Queste terapie sono considerate particolarmente utili in casi selezionati in cui il tumore esprime specifici bersagli molecolari o proteici, e possono essere prescritte dopo un’analisi dettagliata dei marcatori molecolari presenti nel tumore del paziente.
Immunoterapia
L’immunoterapia è una modalità di trattamento innovativa che sfrutta il sistema immunitario del corpo per combattere il cancro. L’obiettivo principale dell’immunoterapia è quello di stimolare, potenziare o modificare la risposta immunitaria del paziente per riconoscere e distruggere le cellule tumorali. Eccole nel dettaglio:
- Cancro epatico (epatocellulare): l’uso dell’immunoterapia nel carcinoma epatocellulare è oggetto di ricerca in corso. Farmaci come nivolumab e pembrolizumab, che agiscono come inibitori del checkpoint immunitario PD-1, sono stati studiati in pazienti con carcinoma epatocellulare avanzato.
- Cancro delle vie biliari: l’immunoterapia è oggetto di ricerca anche per i tumori delle vie biliari. Studi clinici stanno esaminando l’efficacia di farmaci immunoterapici come il pembrolizumab o il nivolumab in questa categoria di tumori.
- Cancro del pancreas: l’uso dell’immunoterapia nel cancro pancreatico ha mostrato sfide significative. Studi sono in corso per valutare l’efficacia dell’immunoterapia, spesso in combinazione con altri trattamenti, come la chemioterapia o le terapie mirate.
Le principali modalità di immunoterapia includono:
- Inibitori dei checkpoint immunitari: questi farmaci (come anti-PD-1 o anti-CTLA-4) mirano a sbloccare il sistema immunitario, permettendo alle cellule T di riconoscere e attaccare le cellule tumorali.
- Terapie con cellule CAR-T: questa è una forma di immunoterapia che coinvolge la modifica delle cellule T del paziente in laboratorio per rendere le cellule immunitarie più efficaci nel riconoscere e distruggere le cellule tumorali.
Gli effetti collaterali dell’immunoterapia possono variare da paziente a paziente e dipendono dal tipo di trattamento. Possono includere reazioni cutanee, affaticamento, diarrea, problemi di tiroide, reazioni autoimmuni e altri sintomi correlati alla risposta immunitaria attivata.
L’immunoterapia rappresenta un campo di ricerca promettente nel trattamento del cancro epato-bilio-pancreatico, specialmente in combinazione con altre terapie o in determinate sottocategorie di pazienti. Tuttavia il suo utilizzo richiede una valutazione precisa dei pazienti e viene spesso somministrato sotto la supervisione di specialisti oncologi esperti.
La ricerca continua nel campo dell’immunoterapia mira a sviluppare nuove strategie per migliorare l’efficacia e la sicurezza di questo trattamento per i pazienti con tumori epato-biliari e pancreatici.
Terapia palliativa
La terapia palliativa è un approccio medico che si concentra sul migliorare la qualità della vita dei pazienti affetti da malattie gravi, come il cancro epato-bilio-pancreatico, riducendo i sintomi associati alla malattia e fornendo supporto emotivo, fisico e psicologico. Questo tipo di cura è mirato a migliorare il benessere complessivo del paziente e può essere fornito in concomitanza con il trattamento curativo o in situazioni in cui la cura curativa potrebbe non essere più efficace.
Ecco alcuni aspetti nel dettaglio:
- Controllo dei sintomi: la terapia palliativa mira a gestire e alleviare i sintomi associati al cancro, come il dolore, la nausea, la fatica, la dispnea (difficoltà respiratoria), la perdita di appetito e altri disagi che possono influire sulla qualità della vita del paziente.
- Supporto psicologico e emotivo: fornire supporto psicologico e emotivo sia al paziente che ai suoi familiari è un aspetto cruciale della terapia palliativa. Gli assistenti sociali, i counselor e gli psicologi possono aiutare i pazienti a far fronte allo stress emotivo e a gestire le preoccupazioni legate alla malattia.
- Assistenza spirituale: alcuni pazienti possono trarre beneficio dall’assistenza spirituale e religiosa durante la malattia. Le risorse spirituali possono essere offerte attraverso consulenti spirituali o leader religiosi, se richiesto dal paziente o dalla sua famiglia.
- Assistenza nelle fasi terminali: la terapia palliativa può includere la gestione dei sintomi e del comfort del paziente nelle fasi terminali della malattia. Questo tipo di assistenza si concentra sulla dignità, sulla comodità e sul supporto sia fisico che emotivo del paziente.
La terapia palliativa può essere fornita in vari ambienti, inclusi ospedali, strutture di cure palliative, centri per il cancro, case di cura o a domicilio, a seconda delle esigenze del paziente e delle risorse disponibili nella comunità.
Cancro epato-bilio-pancreatico: per concludere
Il cancro epato-bilio-pancreatico richiede un approccio completo che vada oltre il semplice trattamento. È essenziale integrare le terapie tradizionali con gli sviluppi più recenti nelle terapie mirate, immunoterapia e terapie palliative per fornire un’assistenza ottimale ai pazienti.
La ricerca continua e l’approfondimento delle conoscenze sulla malattia sono fondamentali per migliorare le opzioni terapeutiche e per offrire un sostegno migliore a coloro che affrontano questa sfida clinica complessa.