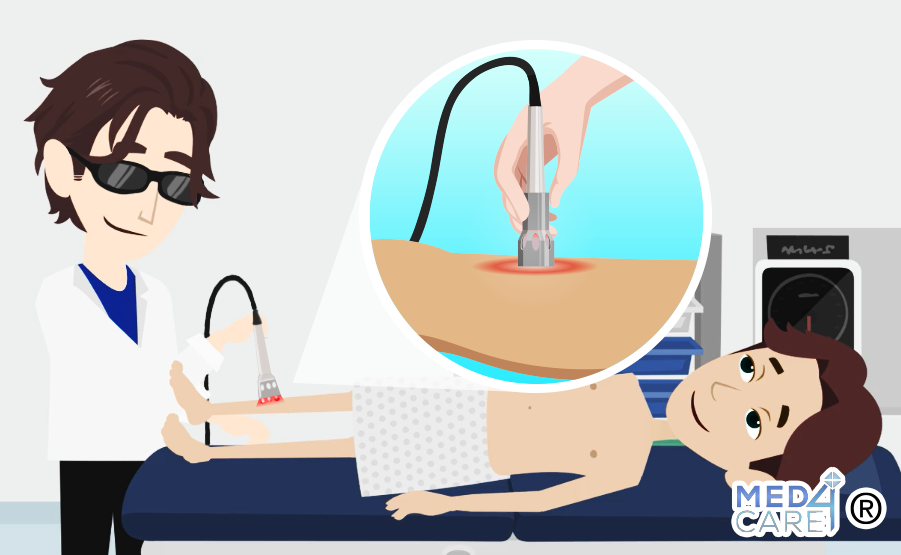
Laserterapia in fisioterapia: tipologia, patologie e trattamenti
La parola LASER è un acronimo che sta per “Light Amplification Stimulated Emission of Radiation”. Esso è un dispositivo medico che si può utilizzare per svariate condizioni patologiche: in base al tempo di utilizzo e alla potenza (Nm) di penetrazione può essere impiegato sia in fisioterapia che in medicina.
Come funziona il laser?
Il dispositivo medico produce una luce monocromatica che in base ai nanometri di penetrazione può risultare fredda o calda ed in base alla sua penetrazione indurre conseguenti cambiamenti biologici.
Quando la sorgente luminosa è posizionata verticalmente contro la pelle, i fotoni prodotti penetrando a diversi centimetri di profondità, vengono assorbiti dai mitocondri, l’unità energetica delle nostre cellule. L’energia trasferita attiva il metabolismo cellulare con conseguente ripristino della normale funzione cellulare ad una velocità maggiore di guarigione rispetto ai tempi fisiologici di riparazione tissutale.
Trattamento sicuro, efficace e non invasivo
La laserterapia in generale è una terapia sicura, efficace e non invasiva utile nell’attenuazione e nell’eliminazione di specifiche condizioni dolorose che riguardano il microcircolo, l’infiammazione, i processi biologici infiammatori e ha effetti anti infiammatori e riparativi. I benefici per il paziente, consistenti nella riduzione del dolore, sono significativi ed immediati accelerando i tempi di guarigione del 50% al 60% più velocemente rispetto alla normalità. La procedura è indolore ed ogni trattamento richiede pochi minuti.
Effetti biologici della laserterapia
Effetto Antinfiammatorio del laser
Intervenendo sui mitocondri, il laser accelera la produzione di ATP (adenosina trifosfato), che è il sistema di immagazzinamento dell’energia necessaria per la vita cellulare e i processi riparativi. Questa maggiore energia accelera i processi di riparazione della cellula migliorando la reattività dei globuli bianchi. Questo induce un processo di riparazione più rapido, una riduzione delle molecole pro-infiammatorie a vantaggio della produzione degli antiossidanti. Tra questi ricordiamo la superossido dismutasi (SOD), enzima necessario per combattere lo stress ossidativo e tutte le patologie correlate es. artriti e processi infiammatori.
Il laser consente una diminuzione del dolore
Esso riduce la sensibilità dei nervi intervenendo sui chemiocettori e sulla bradichinina, un prodotto pro-infiammatorio che viene ridotto in quantità. Il laser inoltre normalizza i canali ionici rilasciando endorfine ed encefaline che producono un effetto analgesico.
Il laser induce una guarigione più rapida delle ferite
I fotoni di luce dei laser penetrando in profondità nei tessuti accelerano la riproduzione e la maturazione cellulare. Come risultato dell’esposizione alla luce laser, le cellule di tendini, legamenti, nervi e muscoli vengono riparate più velocemente. Promuovendo la neoangiogenesi, il laser accelera il processo di guarigione con una più rapida chiusura delle ferite aperte.
Il laser induce una riduzione della formazione di tessuto fibroso
Ottima terapia da utilizzare sulle cicatrici, la laserterapia consente di evitare la formazioni di cicatrici ipertrofiche o cheloidi.
Tipologie di laser utilizzate in fisioterapia
Laser Nd-YAG
È un laser ad alta potenza di penetrazione, ideale per patologie più profonde. I fotoni interagiscono con l’emoglobina e l’enzima citocromo ossidasi aiutando la respirazione mitocondriale, che determina l’efficacia terapeutica [2-3]. Il laser a Nd-YAG determina un riscaldamento delle strutture, per cui questo tipo di terapia si definisce “a caldo”. Quindi è necessario somministrarla per pochi minuti, onde evitare il surriscaldamento.
Il laser Nd-YAG ha un importante effetto antalgico ma in fase di infiammazione acuta, dove è già presente molto calore nei tessuti, è meglio optare per un laser freddo. E’ indicato in patologie subacute o croniche quali: tutte le forme di artrosi, artrite reumatoide, fascite plantare, borsiti profonde, epicondiliti.
![]()
Laser basso emissivo (LLLT)
Rispetto al laser ad alta potenza, la luce del laser LLLT viene considerata “fredda”. A livello biochimico il laser a bassa emissione migliora e stimola la proliferazione cellulare di fibroblasti [3], cheratinociti [4], cellule endoteliali [5] e linfociti [6-7]. Ciò accelera la riparazione del tessuto connettivo, il drenaggio, con conseguente riduzione dell’infiammazione [1], effetto analgesico [12], riparazione tissutale. Efficace per ferite aperte, tessuti cicatriziali, disfunzione temporo-mandibolare [8], riduzione del volume e dolore nel linfedema [10-11].
Laser a emissione variabile
E’ un laser a emissione continua o pulsata/intermittente, che in base alla densità del tessuto regola i nanometri di profondità. Questi laser di ultima generazione uniscono l’efficacia dei laser LLLT alla maggiore intensità dei Nd-YAG, regolando autonomamente la luce erogata. E’ un tipo di laser utile in tutte quelle condizioni patologiche che si possono trattare sia in profondità che superficialmente, senza l’effetto collaterale del surriscaldamento cellulare e conseguente innesco dell’infiammazione. Adatto per borsiti superficiali e profonde, fasi acute infiammatorie di tendinopatie, tenosinoviti, impingement della spalla, tessuti cicatriziali, ferite aperte, linfedemi, patologie nevralgiche.
Precauzioni per la laserterapia in fisioterapia
Pur non essendoci controindicazioni è necessario seguire delle precauzioni nell’uso:
- Dotarsi di occhiali protettivi: sia l’operatore che il paziente debbono indossare occhiali di sicurezza adeguati.
- Gravidanza: non trattare l’addome in caso di gravidanza.
- Epilessia: la luce visibile pulsata potrebbe innescare una crisi in pazienti epilettici fotosensibili. Valutare la modalità di somministrazione
- Cancro: la regola generale è di non trattare in sede di carcinoma primario noto o metastasi secondaria. Vi è un’eccezione riguardante la chemioterapia. In questo caso, in accordo con l’oncologo, è possibile utilizzare il laser, a bassa emissione, per ridurre gli effetti collaterali delle chemioterapie, come ad esempio la mucosite indotta da radiazioni.

Fisioterapista, studentessa di medicina.
Se ti è piaciuto questo articolo e vuoi rimanere aggiornato sulle nostre prossime pubblicazioni clicca qui per iscriverti alla nostra newsletter.
Pubblicazioni
- The Use of Low Level Laser Therapy (LLLT) For Musculoskeletal Pain
- Treating Pain with Low vs High-Power Lasers: What is the Difference?
- Low-level laser irradiation (InGaAlP-660 nm) increases fibroblast cell proliferation and reduces cell death in a dose-dependent manner
- Biostimulatory effect of low-level laser therapy on keratinocytes in vitro.
- Phototherapy with low-level laser influences the proliferation of endothelial cells and vascular endothelial growth factor and transforming growth factor-beta secretion
- Laser modulation of angiogenic factor production by T-lymphocytes
- Effect of wavelength on low-intensity laser irradiation-stimulated cell proliferation in vitro
- Comparative Study of the Physiotherapeutic and Drug Protocol and Low-Level Laser Irradiation in the Treatment of Pain Associated with Temporomandibular Dysfunction
- Early application of low-level laser may reduce the incidence of postherpetic neuralgia (PHN).
- Effect of low-level laser therapy on pain and swelling in women with breast cancer-related lymphedema: a systematic review and meta-analysis
- Carati CJ, Anderson SN, Gannon BJ, Piller NB. Trattamento del linfedema postmastectomia con terapia laser a basso livello: uno studio in doppio cieco, controllato con placebo. Cancro 2003;98(6): 1114-1122.
- Effects of low-level laser therapy on pain in patients with musculoskeletal disorders: a systematic review and meta-analysis
- Protheroe J. Effective treatment options for musculoskeletal pain in primary care: A systematic overview of current evidence