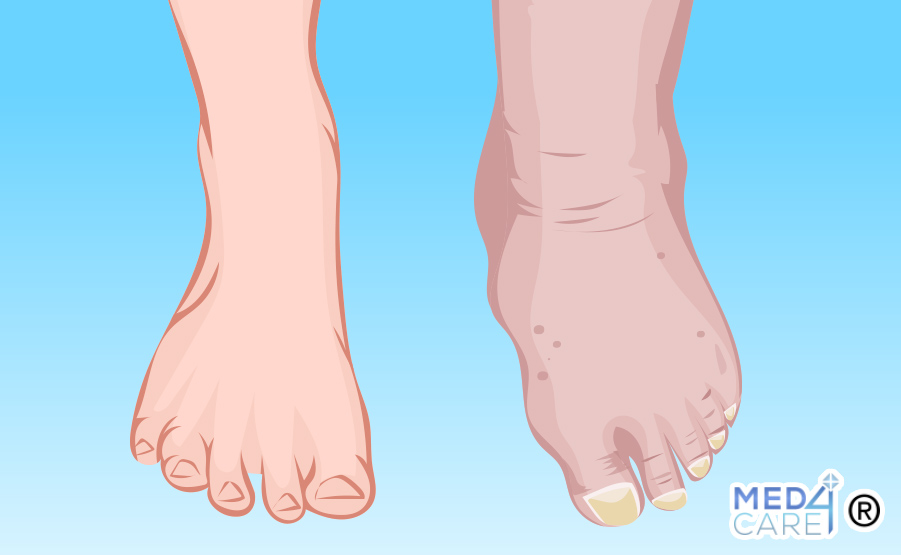
Il piede diabetico è una complicanza che colpisce le persone affette da diabete, in particolare quelle che hanno difficoltà a mantenere sotto controllo i livelli di zucchero nel sangue. Questa condizione può portare a una serie di problemi ai piedi che, se non gestiti in modo adeguato, possono evolvere in complicazioni gravi e persino portare ad amputazione.
Vediamo sintomi, cause e possibili trattamenti.
Quanto è frequente il piede diabetico? Epidemiologia

È una complicazione relativamente comune tra le persone con diabete, specialmente se la malattia non è ben controllata: si stima che possa colpirne circa il 15-25%.
La prevalenza aumenta con la durata del diabete. Ad esempio nelle persone con diabete di tipo 2, la prevalenza del piede diabetico aumenta significativamente dopo 10 anni dalla diagnosi.
I fattori di rischio maggiori includono inoltre:
- l’età avanzata
- il fumo
- l’obesità
- la presenza di complicanze vascolari e neuropatiche
- la storia di precedenti ulcere o amputazioni.
Inoltre è una delle principali cause di amputazione non traumatica degli arti inferiori.
Quali sono le cause del piede diabetico? Eziologia
Il piede diabetico è il risultato di una combinazione di fattori, i principali includono:
- Neuropatia diabetica: l’elevato livello di zucchero nel sangue tipico del diabete può danneggiare i nervi del corpo, inclusi quelli che si trovano nei piedi. Ciò provoca una perdita graduale della sensibilità ai piedi, rendendo difficile rilevare il dolore, la pressione o le lesioni. Questa diminuzione della sensibilità aumenta il rischio di lesioni e ulcere, poiché le persone potrebbero non avvertire il disagio fino a quando il danno non è già stato fatto.
- Compromissione vascolare: alti livelli di zucchero nel sangue possono danneggiare i vasi sanguigni e ridurre il flusso di sangue ai piedi. La scarsa circolazione ostacola il normale processo di guarigione delle ferite e aumenta il rischio di infezioni.
- Alterazioni biomeccaniche: a causa della neuropatia, le persone con piede diabetico possono sviluppare alterazioni nella struttura e nella biomeccanica del piede, come deformità e problemi di postura. Queste alterazioni possono portare a punti di pressione anomala sui piedi, che aumentano il rischio di ulcere.
- Calzature inadeguate: l’uso di calzature inadeguate può contribuire all’insorgenza di lesioni e ulcere. Le calzature sbagliate possono causare attrito e pressione e non fornire la giusta protezione ai piedi sensibili.
- Infezioni: la neuropatia e la compromissione vascolare possono rendere difficile la prevenzione e il trattamento delle infezioni ai piedi. Anche lievi infezioni possono trasformarsi rapidamente in gravi complicanze.
- Igiene inadeguata dei piedi: la mancanza di attenzione all’igiene dei piedi può favorire l’insorgenza di infezioni e ulcere. La pelle secca e screpolata può essere più suscettibile a lesioni.
Quali sono i sintomi del piede diabetico? Sintomatologia
Può presentare una serie di sintomi: alcuni possono essere lievi o addirittura assenti nelle prime fasi della condizione, il che rende fondamentale la sorveglianza regolare per chi ha il diabete.
Ecco alcuni dei sintomi più comuni:
- Perdita di sensibilità: le persone potrebbero non percepire adeguatamente il dolore, la pressione o il disagio quando camminano o quando indossano calzature non appropriate.
- Formicolio o sensazione di bruciore: molti pazienti con piede diabetico avvertono sensazioni di formicolio, pizzicore o bruciore nei piedi, che sono sintomi tipici della neuropatia.
- Dolore: in alcuni casi le persone possono sperimentare dolore acuto o cronico ai piedi, che può essere causato da danni ai nervi, ulcere o infezioni.
- Pelle secca e screpolata: a causa della neuropatia, le ghiandole che producono o mantengono l’umidità della pelle possono essere compromesse, portando a pelle secca e screpolata.
- Ulcere: le ulcere sono lesioni aperte o piaghe che possono svilupparsi a causa della pressione e dei traumi ai piedi. Sono spesso localizzate nelle aree dove si verifica una maggiore pressione, come la pianta dei piedi.
- Infezioni: le infezioni ai piedi possono manifestarsi con sintomi come rossore, gonfiore, calore nelle zone interessate. L’infezione può diffondersi rapidamente e causare gravi complicanze.
- Difficoltà di guarigione: le ferite e le lesioni ai piedi possono guarire lentamente o addirittura non guarire a causa della compromissione vascolare e della neuropatia.
- Cambiamenti nella forma dei piedi: la neuropatia e le deformità biomeccaniche possono portare a cambiamenti nella forma e nella struttura dei piedi, come la formazione di dita dei piedi a martello o piedi piatti.
- Debolezza muscolare: la neuropatia può influenzare anche i muscoli dei piedi, portando a una debolezza generale.
Diagnosi di piede diabetico
La diagnosi si basa sulla valutazione clinica e coinvolge:
- l’analisi dei sintomi
- l’esame fisico
- la valutazione della sensibilità, della circolazione e della presenza di lesioni o ulcere
- se necessario, esami di imaging come radiografie o risonanze magnetiche.
La diagnosi tempestiva è essenziale per avviare le misure preventive e terapeutiche volte a ridurre il rischio di complicanze.
Anamnesi
Questo processo fornisce una comprensione approfondita della situazione clinica e aiuta a guidare le decisioni diagnostiche e terapeutiche.
Durante l’anamnesi vengono valutati diversi aspetti, quali:
- Storia del diabete: viene esaminata la durata del diabete, i tipi di trattamento utilizzati (come l’insulina o farmaci orali), e il controllo dei livelli di zucchero nel sangue.
- Sintomi: il paziente viene interrogato sui sintomi riferiti, come formicolio, bruciore, dolore, ulcere, infezioni o cambiamenti nella sensibilità.
- Storia dei piedi: viene raccolta la storia di eventuali precedenti ulcere, infezioni o interventi chirurgici ai piedi. Sono importanti anche dettagli riguardanti le abitudini igieniche e l’uso di calzature.
- Stile di vita e abitudini: vengono discussi fattori come il livello di attività fisica, il fumo e l’alimentazione.
- Storia familiare: si considerano eventuali storie familiari di diabete o problemi ai piedi.
- Esami e trattamenti precedenti: si valutano eventuali esami precedenti, terapie e trattamenti seguiti per il piede diabetico.
Esame obiettivo
Questo esame mira a identificare segni clinici di neuropatia, compromissione vascolare, lesioni, ulcere e altre complicazioni associate al piede diabetico.
Durante l’esame obiettivo vengono eseguite diverse procedure, tra cui:
- Valutazione della sensibilità: tramite strumenti come il monofilamento di Semmes-Weinstein, con un filamento sottile che viene applicato sulla pelle dei piedi in punti specifici per testare la capacità del paziente di percepire la pressione.
- Valutazione della circolazione: vengono controllati i polsi arteriosi per rilevare la presenza di compromissione vascolare. Il medico può utilizzare un fonendoscopio per ascoltare i flussi sanguigni.
- Esame della pelle e delle unghie: vengono ispezionati attentamente i piedi per rilevare la presenza di calli, deformità, pelle secca, tagli o lesioni. Le unghie vengono controllate per vedere se ci sono segni di infezione o crescita anomala.
- Controllo dei punti di pressione: vengono individuati i punti di pressione sui piedi, dove le lesioni è più probabile che si sviluppino a causa dell’attrito. Questo aiuta a identificare le aree a rischio di ulcere.
- Valutazione delle deformità: si esaminano eventuali deformità biomeccaniche del piede, come dita dei piedi a martello o piede piatto.
- Esame delle ulcere o lesioni esistenti: se presenti, le ulcere e le lesioni vengono valutate in termini di dimensioni, profondità e presenza di infezione.
- Esame motorio: viene valutata la forza muscolare dei piedi e delle caviglie.
- Valutazione dell’andatura: l’andatura del paziente può fornire informazioni sulla funzione muscolare e sulla distribuzione del peso.
Esami strumentali
Questi esami forniscono informazioni più dettagliate sulla struttura e sulle condizioni del piede. Tra quelli più utilizzati:
- Doppler arterioso: è utilizzato per valutare il flusso sanguigno nelle arterie dei piedi e delle gambe e aiuta a rilevare l’eventuale compromissione vascolare.
- Misurazioni dell’indice caviglia-braccio (ABI): l’ABI è un esame che misura la pressione del sangue alle caviglie e alle braccia. Questo test fornisce una valutazione dell’efficienza del flusso sanguigno nelle arterie delle gambe e può aiutare a identificare l’insufficienza vascolare.
- Imaging radiologico: le radiografie possono essere utilizzate per escludere la presenza di fratture o per valutare la struttura ossea e le deformità del piede.
- Risonanza magnetica o tomografia computerizzata: questi esami di imaging più avanzati possono essere utilizzati per valutare in dettaglio la struttura delle ossa, dei tessuti molli e delle articolazioni.
- Scansione termica: la termografia utilizza la tecnologia per rilevare le variazioni di temperatura sulla superficie del piede, che possono indicare problemi di circolazione o infiammazione.
Esami di laboratorio

Questi esami forniscono informazioni sui livelli di zucchero nel sangue, sulla funzione renale e sulle possibili infezioni, contribuendo a guidare la diagnosi e il trattamento.
Tra quelli più utilizzati:
- Emoglobina A1c (HbA1c): misura la media dei livelli di zucchero nel sangue nel corso di alcuni mesi. L’HbA1c offre un’indicazione dell’efficacia del controllo glicemico nel tempo.
- Glicemia a digiuno e post-prandiale: misurano i livelli di zucchero nel sangue a stomaco vuoto e dopo i pasti, rispettivamente. Forniscono informazioni sul controllo glicemico immediato.
- Creatinina e azotemia: valutano la funzione renale, che può essere compromessa nelle persone con diabete.
- Esame delle urine: l’analisi delle urine può rilevare la presenza di proteine o di zucchero nelle urine, indicando eventuali problemi renali o diabete non controllato.
- Conta ematica completa: valuta i livelli di globuli rossi, globuli bianchi e piastrine nel sangue. Livelli anormali possono indicare infezioni o altre condizioni.
- Esame delle urine per microalbuminuria: l’albumina può essere un indicatore precoce di danni ai reni nei pazienti diabetici.
- Esami di coagulazione: alcuni esami valutano la coagulazione del sangue e la funzione delle piastrine, in quanto la compromissione vascolare può influenzare la coagulazione.
- Esami microbiologici: se ci sono segni di infezione al piede, campioni prelevati dalla lesione o dall’ulcera possono essere analizzati per identificare l’organismo patogeno responsabile.
Diagnosi differenziale di piede diabetico
La diagnosi differenziale è il processo attraverso il quale si escludono altre condizioni che potrebbero causare sintomi simili a quelli del piede diabetico. Questo aiuta a confermare la diagnosi e a guidare il trattamento.
Alcune delle condizioni che potrebbero essere prese in considerazione includono:
- Infezioni cutanee: infezioni fungine o batteriche della pelle possono causare rossore, gonfiore e dolore.
- Dermatopatie: alcune condizioni della pelle, come l’eczema o la psoriasi, possono causare prurito, arrossamento e cambiamenti cutanei.
- Sindrome delle gambe senza riposo: questa condizione provoca sensazioni spiacevoli alle gambe che possono essere confuse con sintomi neuropatici.
- Trombosi venosa profonda: implica la formazione di coaguli di sangue nelle vene profonde delle gambe, causando gonfiore e dolore.
- Artrite: può causare dolore, gonfiore e rigidità alle articolazioni.
- Ulcere neuropatiche di altra origine: ulcere causate da altre condizioni, come l’insufficienza venosa o la pressione eccessiva, possono somigliare alle ulcere del piede diabetico.
- Tumori o lesioni traumatiche: possono causare lesioni cutanee o alterazioni del piede.
- Malattie vascolari periferiche: condizioni come l’aterosclerosi possono causare sintomi simili a quelli del piede diabetico.
Trattamento del piede diabetico
Il trattamento coinvolge un approccio multidisciplinare che mira a:
- prevenire ulteriori danni
- promuovere la guarigione delle lesioni
- minimizzare il rischio di complicanze.
Terapia farmacologica
La terapia farmacologica può essere utilizzata per gestire vari aspetti della condizione.
Alcuni farmaci comunemente utilizzati includono:
- Antidiabetici: il controllo adeguato dei livelli di zucchero nel sangue è fondamentale. Gli antidiabetici come l’insulina e i farmaci orali possono essere prescritti per mantenere i livelli di glucosio sotto controllo.
- Antidolorifici: farmaci come la gabapentin e il pregabalin possono essere prescritti per alleviare il dolore, il formicolio e il bruciore associati alla neuropatia diabetica.
- Antibiotici: possono essere necessari antibiotici per trattare eventuali infezioni batteriche. La scelta dell’antibiotico dipende dal tipo di infezione e dagli organismi coinvolti.
- Farmaci per migliorare la circolazione: alcuni farmaci, come gli agenti antiaggreganti o i vasodilatatori, possono essere utilizzati per migliorare il flusso sanguigno nelle arterie dei piedi.
- Farmaci per la guarigione: possono essere utilizzati farmaci o creme per accelerare la guarigione delle ulcere o delle lesioni.
- Farmaci per il controllo dell’infiammazione: in presenza di infiammazione, i farmaci antinfiammatori non steroidei (FANS) possono essere prescritti per ridurre il gonfiore e il dolore.
- Farmaci per il controllo della pressione arteriosa: poiché l’ipertensione può contribuire alle complicanze vascolari, farmaci per il controllo della pressione arteriosa possono essere raccomandati.
Terapia nutrizionale

La terapia nutrizionale può contribuire al controllo dei livelli di zucchero nel sangue, a migliorare la circolazione e a prevenire le complicanze.
Ecco alcuni principi chiave:
- Controllo dei carboidrati: è essenziale per mantenere stabili i livelli di glucosio nel sangue. Scegliere carboidrati complessi, come cereali integrali e legumi, anziché quelli raffinati.
- Gestione delle porzioni: controllare le dimensioni delle porzioni aiuta a moderare l’assunzione calorica e a mantenere un peso corporeo sano, il che è importante per il controllo del diabete.
- Scelta di grassi sani: favorire grassi insaturi, come quelli presenti nell’olio d’oliva, nei frutti secchi e nell’avocado. Ridurre i grassi saturi e trans, che possono contribuire a problemi di circolazione.
- Adeguata idratazione: bere a sufficienza è importante per mantenere la pelle idratata e favorire la circolazione sanguigna.
- Assunzione di fibre: alimenti ricchi di fibre, come verdure, frutta, legumi e cereali integrali, aiutano a mantenere stabili i livelli di glucosio nel sangue e a promuovere la salute intestinale.
- Proteine magre: consumare proteine magre, come carni magre, pesce, pollame, uova e legumi, contribuisce alla costruzione e al mantenimento della massa muscolare.
- Vitamine e minerali: assicurarsi di ricevere una varietà di vitamine e minerali essenziali, come vitamina D, calcio, magnesio e potassio, attraverso una dieta equilibrata.
- Limitare l’alcol e il sodio: ridurre l’assunzione di alcol e controllare l’assunzione di sale può aiutare a prevenire complicanze legate alla pressione arteriosa e alla circolazione.
- Monitoraggio dei livelli di zucchero: mantenere un registro dei livelli di zucchero nel sangue dopo i pasti può aiutare a individuare come certi cibi influenzano la glicemia e a regolare la dieta di conseguenza.
Cura del piede
Gli individui con diabete dovrebbero adottare una serie di abitudini e pratiche per mantenere i piedi sani, seguendo alcune linee guida:
- Igiene regolare: lavare i piedi quotidianamente con acqua tiepida e sapone delicato. Asciugare bene i piedi, soprattutto tra le dita, per prevenire l’accumulo di umidità che può causare infezioni fungine.
- Idratazione: applicare quotidianamente una crema idratante per mantenere la pelle dei piedi morbida e prevenire la secchezza e le screpolature.
- Unghie dei piedi: tagliare le unghie dei piedi dritte e con cura. Evitare di tagliarle troppo corte o di arrotondarle, per ridurre il rischio di lesioni e infezioni.
- Calzature adeguate: indossare sempre calzature adeguate che si adattino correttamente e offrano supporto. Evitare scarpe aperte o con suole sottili.
- Calze adeguate: indossare calze pulite, morbide e senza cuciture interne per evitare sfregamenti e irritazioni. Evitare calze troppo strette che possano compromettere la circolazione.
- Controllo visivo quotidiano: ispezionare i piedi quotidianamente alla ricerca di tagli, graffi, ulcere, arrossamenti o cambiamenti nella pelle. Utilizzare uno specchio se necessario per controllare le parti difficili da vedere.
- Controllo della temperatura: controllare regolarmente la temperatura dei piedi per accertarsi che non siano troppo caldi o troppo freddi, segno di possibili problemi di circolazione.
- Evitare calore eccessivo: evitare di esporre i piedi a fonti di calore eccessivo poiché la ridotta sensibilità al calore può portare a ustioni.
- Attività fisica regolare: mantenere un livello adeguato di attività fisica per favorire la circolazione sanguigna nei piedi e mantenere la salute generale.
Trattamento chirurgico
Il trattamento chirurgico può essere necessario per gestire complicanze gravi come ulcere profonde, infezioni croniche, deformità strutturali o compromissione vascolare avanzata.
Ecco alcune opzioni:
- Debridement chirurgico: consiste nella rimozione chirurgica dei tessuti morti o infetti (necrotici) presenti attorno a un’ulcera o a una lesione. Promuove la guarigione e riduce il rischio di infezione.
- Chirurgia ricostruttiva: in presenza di deformità strutturali dei piedi, come dita dei piedi a martello o piedi piatti, la chirurgia può essere eseguita per correggere queste anomalie e migliorare la biomeccanica del piede.
- Angioplastica e bypass: se la compromissione vascolare è presente, interventi come l’angioplastica (dilatazione delle arterie) o il bypass (creazione di nuovi percorsi per il flusso sanguigno) possono essere eseguiti per migliorare la circolazione.
- Amputazione: in alcuni casi di gravi infezioni, ulcere profonde non guaribili o gangrena, l’amputazione può essere l’opzione necessaria per prevenire la diffusione dell’infezione e il peggioramento della situazione. L’amputazione può essere parziale (come l’amputazione delle dita o di una parte del piede) o totale (amputazione dell’intero piede o parte della gamba).
- Chirurgia di decompressione del nervo: in pazienti con dolore neuropatico resistente al trattamento conservativo, la chirurgia di decompressione del nervo può essere eseguita per alleviare la pressione sui nervi e ridurre il dolore.
Piede diabetico: punti chiave
Il piede diabetico rappresenta dunque una complicanza grave e potenzialmente invalidante del diabete mellito, che richiede una gestione attenta e mirata. La neuropatia e la compromissione vascolare che caratterizzano questa condizione possono causare ulcere, infezioni, perdità di sensibilità e dolore o sensazione di bruciore.
La diagnosi si basa sulla valutazione clinica e coinvolge l’analisi dei sintomi, l’esame fisico dei piedi, la valutazione della sensibilità, della circolazione e della presenza di lesioni o ulcere. La diagnosi tempestiva è essenziale per avviare le misure preventive e terapeutiche volte a ridurre il rischio di complicanze.
Una terapia farmacologica accurata, la terapia nutrizionale, la cura dei piedi e, se necessario, l’intervento chirurgico giocano un ruolo chiave nella gestione della condizione. L’educazione del paziente sulle pratiche di auto-cura e il coinvolgimento attivo nella gestione quotidiana sono fondamentali per prevenire ulteriori complicanze.