Indice
La scarlattina, nota anche come febbre scarlattina, è un’infezione batterica altamente contagiosa che si diffonde attraverso il contatto con persone infette, tramite tosse e starnuti e oggetti contaminati, come giocattoli o stoviglie.
Vediamo nel dettaglio sintomi, cause e cure.
Quanto è frequente la scarlattina? Epidemiologia
La scarlattina colpisce soprattutto i bambini in età scolare, anche se gli adulti non sono esenti, ed è più comune durante i mesi invernali e primaverili.
Può verificarsi in qualsiasi parte del mondo, ma è più frequente nei paesi in via di sviluppo con condizioni igieniche inadeguate. La prevenzione, infatti, include il rispetto di norme igieniche, come il lavaggio frequente delle mani.
La vaccinazione non è disponibile, ma la profilassi per la faringite streptococcica, che è causata dallo stesso batterio, può ridurre il rischio di sviluppare la malattia.

Quali sono le cause della scarlattina? Eziologia
Quali sono i sintomi della scarlattina? Sintomatologia
Le manifestazioni della malattia possono variare da persona a persona, ma di solito includono:
- Febbre alta: può raggiungere anche i 39-40 gradi Celsius.
- Mal di gola: è spesso il primo sintomo, insieme a rossore e infiammazione locali.
- Lingua bianca o rossa: può essere ricoperta da una patina bianca o apparire rossa e gonfia.
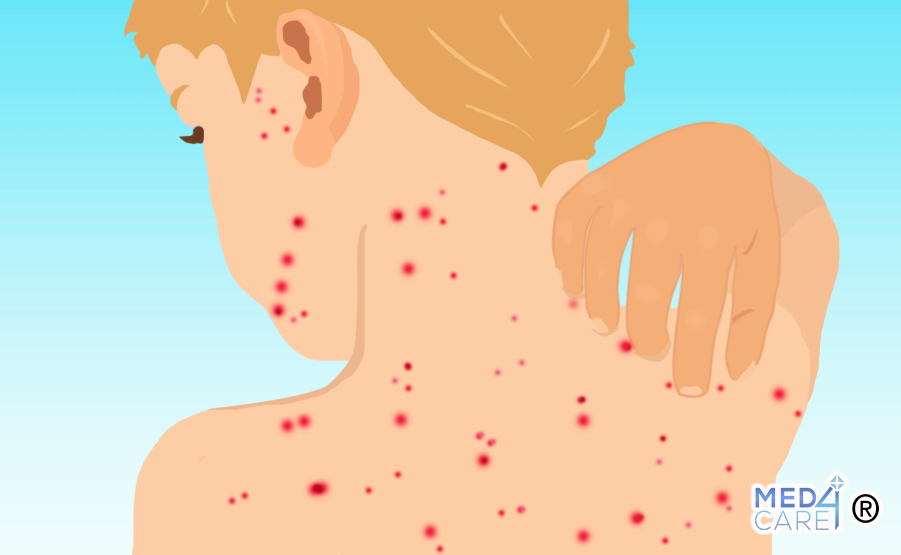
- Eruzione cutanea: è caratterizzata da macchie rosse o puntini e può essere pruriginosa.
- Brividi e dolori muscolari: il paziente può avvertire questi disturbi in tutto il corpo.
- Mal di testa: può insorgere accompagnato da stanchezza e mancanza di appetito.
I sintomi in genere compaiono circa 1-2 giorni dopo l’infezione e possono durare fino a una settimana.
In alcuni casi possono verificarsi delle complicazioni, come l’insufficienza renale, la febbre reumatica o la meningite.

Diagnosi di scarlattina
La diagnosi di scarlattina viene posta da un pediatra, medico di base, o da un’infettivologo sulla base di un’anamnesi e di alcuni esami che possano confermare la diagnosi ed escludere patologie simili.

Anamnesi
Durante questa fase, il medico interrogherà il paziente sulle sue condizioni di salute attuali e passate.
Alcune delle domande comuni includono:
- Quando ha iniziato a sentirsi male?
- Quali sintomi ha avuto?
- Ha febbre alta?
- Ha mal di gola?
- Ha un’eruzione cutanea sul corpo?
- Ha brividi o dolori muscolari?
- È stato a contatto con qualcuno con la scarlattina di recente?
- Ha avuto la scarlattina in passato?
- Ha mai avuto problemi di salute come insufficienza renale o febbre reumatica?
Il medico potrebbe inoltre raccogliere informazioni sulle abitudini di vita, come la dieta e l’esposizione a sostanze tossiche o a inquinanti ambientali.

Esame obiettivo
Il medico esamina attentamente il paziente alla ricerca di segni e sintomi tipici della malattia. Alcuni dei punti che vengono osservati sono:
- Gola: viene verificata la presenza di arrossamento o gonfiore.
- Lingua: si valuta la comparsa di una patina bianca, di rossore e gonfiore.
- Eruzione cutanea: è uno dei sintomi più comuni e di solito ha origine sul petto, per poi diffondersi in altre parti del corpo.
- Linfonodi: si osservano gonfiore o sensibilità.
- Febbre: viene misurata la temperatura corporea per capire se è elevata.
- Cuore: si ascolta il battito cardiaco per individuare segni di febbre reumatica.
- Articolazioni: si esaminano le articolazioni alla ricerca di eventuali infiammazione o dolore.

Esami di laboratorio
Sono finalizzati a confermare la diagnosi e i più utilizzati sono:
- Test rapido per la faringite streptococcica: viene eseguito su un campione di secrezioni della gola per rilevare la presenza di Streptococcus pyogenes.
- Tampone faringeo con esame colturale: prevede il prelievo di un campione dalla gola che viene poi coltivato in laboratorio per determinare la presenza del batterio.
- Test sierologici: misurano la presenza di anticorpi contro il batterio nel sangue. Di solito vengono utilizzati per confermare una diagnosi già effettuata.

Esami strumentali
Gli esami strumentali non sono generalmente necessari, ma spesso vengono utilizzati per escludere complicanze o altre patologie. Alcuni dei principali includono:
- Ecografia del collo: individua l’infiammazione delle tonsille o dei linfonodi.
- Radiografia del torace: esamina eventuali complicanze come la polmonite.
- Elettrocardiogramma: verifica la presenza di eventuale interessamento cardiaco (febbre reumatica)
Diagnosi differenziale per la scarlattina
Per una diagnosi accurata il medico deve escludere le patologie che possono avere sintomi simili, tra cui alcune malattie virali come:
- Rosolia: può causare un’eruzione cutanea somigliante, ma di solito è meno intensa e non provoca mal di gola.
- Varicella: presenta una possibile eruzione cutanea, che però può dare prurito e presentare vescicole piene di liquido sulla pelle.
- Eritema infettivo: può manifestarsi con un’eruzione cutanea, ma in genere meno intensa, accompagnata da dolore alle articolazioni.
- Mononucleosi infettiva: comporta febbre, mal di gola e ingrossamento dei linfonodi, ma di rado appare un’eruzione cutanea.
Da tenere in considerazione sono anche alcune infezioni batteriche della pelle con eruzioni simili ma che solitamente non comportano mal di gola e altri sintomi comuni.
Trattamenti per la scarlattina
La terapia prevede l’uso di farmaci per combattere la malattia e prevenire la comparsa di eventuali complicanze, mentre altri trattamenti possono essere utilizzati per alleviare i sintomi e accelerare la guarigione.
Antibiotici
Costituiscono il trattamento principale in quanto eliminano il batterio responsabile e aiutano a prevenire la febbre reumatica.
I più comuni sono la penicillina e i suoi derivati.
La durata della cura varia in base alla gravità dell’infezione e alla risposta del paziente, anche se di solito vengono prescritti per un periodo di 10 giorni, eventualmente prolungabile.
In caso di allergia alla penicillina, si può ricorrere all’eritromicina o alla clindamicina.
Antipiretici e analgesici
Tra gli antipiretici e analgesici più utilizzati per alleviare i sintomi e abbassare la febbre, troviamo:
- Paracetamolo: è uno dei più comuni e sicuri ed è disponibile in diverse forme, tra cui compresse, sciroppi e supposte. Agisce sul centro termoregolatore dell’ipotalamo, il che aiuta a ridurre la febbre e il dolore. Tuttavia, non ha proprietà antinfiammatorie.
- Ibuprofene: ha anche proprietà antinfiammatorie, dunque più efficace del primo per il mal di gola e l’infiammazione delle articolazioni.
È importante sottolineare che non trattano l’infezione batterica ma si limitano ad alleviare i sintomi.
Inoltre possono avere effetti collaterali come nausea e vomito, diarrea e irritazione gastrica.
Rimedi naturali ed erboristici
Alcune erbe e rimedi naturali possono essere utilizzati per alleviare i sintomi della scarlattina. Alcuni di questi includono:
- Salvia: è nota per le sue proprietà antinfiammatorie e antiossidanti. Si può utilizzare sotto forma di tisana, spray o gargarismi. Per preparare un infuso, è sufficiente aggiungere 1-2 cucchiaini di foglie in una tazza d’acqua bollente e attendere per circa 10 minuti. Il preparato può essere consumato più volte al giorno.
- Eucalipto: ha proprietà antinfiammatorie, antibatteriche e antivirali e può essere sfruttato come olio essenziale, spray o tisana.

- Tè verde: contiene antiossidanti che possono aiutare a ridurre l’infiammazione della gola. Si consiglia di bere 1-2 tazze di tè verde al giorno.
- Camomilla: contiene proprietà antinfiammatorie, analgesiche e rilassanti. Anche in questo caso, si può utilizzare come tisana, spray o gargarismi.
- Miele: ha proprietà antibatteriche e antinfiammatorie. Si può aggiungere alla tisana o al tè per dolcificarlo, assumerne un cucchiaino prima di dormire o mescolarne una dose nel succo di mezzo limone da utilizzare come gargarismo.
- Propoli: le sue proprietà sono antinfiammatorie e antimicrobiche. Si consiglia di aggiungere 10-15 gocce di in un bicchiere d’acqua tiepida, da bere o usare per gargarismi.
Riposo a letto
Durante l’infezione il corpo lavora duramente e il riposo aiuta a conservare l’energia per combattere l’infezione, oltre a essere utile nel prevenire la diffusione, riducendo il rischio di contagio.
In questa fase è importante evitare l’esposizione a sostanze come fumo di sigaretta o polveri che possono irritare le vie respiratorie e peggiorare la condizione.
Bisognerebbe rimanere a riposo finché i sintomi non sono completamente risolti, tuttavia il medico può consigliare un graduale ritorno alle normali attività quotidiane, o al contrario prescrivere ulteriori misure terapeutiche o un prolungato periodo di riposo in caso di complicazioni.
Idratazione abbondante
Il corpo ha bisogno di liquidi per mantenersi in salute.
L’acqua è la bevanda più importante per idratare l’organismo, ma sono utili anche succhi di frutta e tisane. È importante evitare alcolici o caffeina che possono causare disidratazione, con conseguente secchezza delle fauci, sete e diminuzione della produzione di urina.
Il giusto apporto di liquidi aiuta inoltre a mantenere il sistema immunitario in salute, favorendo la produzione di cellule necessarie per combattere l’infezione.
Il medico può consigliare di bere a intervalli regolari durante il giorno, specialmente nei periodi di febbre o sudorazione e in presenza di diarrea o vomito.
In alcuni casi può essere necessario ricorrere a soluzioni di reidratazione orale.
Conclusioni
La scarlattina è un’infezione batterica altamente contagiosa che provoca una serie di sintomi fastidiosi e che possono perdurare anche per un’intera settimana.
L’utilizzo di farmaci e di alcune accortezze, come il riposo e una buona idratazione, aiuteranno il paziente a guarire presto.