La scoliosi è una condizione comune che colpisce la colonna vertebrale e può influire sulla postura e sulla funzionalità del corpo. Caratterizzata da una curvatura laterale anomala della colonna vertebrale, può manifestarsi in diverse forme e gravità.
La scoliosi può avere un impatto significativo sulla qualità di vita dei pazienti, ma con una diagnosi precoce e un trattamento adeguato, è possibile gestire efficacemente questa condizione.
Classificazione della scoliosi

La classificazione della scoliosi si basa su diversi criteri, tra cui:
- età di insorgenza;
- origine della curvatura;
- forma anatomica della curva stessa.
Questa classificazione aiuta a fornire un quadro completo della condizione e a guidare il trattamento appropriato. Vediamo quindi in cosa si distinguono i criteri sopraelencati.
Età di insorgenza
La scoliosi può essere classificata in base all’età di insorgenza, divisa in tre categorie:
- Scoliosi infantile: si verifica prima dei 3 anni di età. Questa forma di scoliosi è relativamente rara e può essere dovuta ad anomalie congenite o malformazioni dello sviluppo della colonna vertebrale.
- Scoliosi dell’età pediatrica: si sviluppa tra i 3 e i 10 anni di età. Questa forma di scoliosi è più comune nelle ragazze e può essere idiopatica, cioè senza una causa nota, oppure può essere associata a condizioni mediche sottostanti.
- Scoliosi dell’adolescenza: è la forma più comune di scoliosi e si sviluppa durante l’adolescenza, solitamente tra i 10 e i 18 anni di età.
Origine della curvatura
La scoliosi può anche essere classificata in base all’origine della curvatura:
- Scoliosi idiopatica: rappresenta circa il 70-80% di tutti i casi di scoliosi e si riferisce a una curvatura senza una causa specifica identificabile. L’origine esatta della scoliosi idiopatica rimane sconosciuta, ma si ritiene che sia influenzata da una combinazione di fattori genetici, ambientali e ormonali.
- Scoliosi congenita: si verifica quando la colonna vertebrale si sviluppa in modo anomalo durante la gestazione. È causata da difetti congeniti delle vertebre e può essere presente alla nascita.
- Scoliosi neuromuscolare: è associata a condizioni neuromuscolari come la paralisi cerebrale, la distrofia o la lesione del midollo spinale.
- Scoliosi degenerativa: si sviluppa in età avanzata a causa dell’usura e del deterioramento delle strutture della colonna vertebrale. Questa forma di scoliosi può essere associata a condizioni come l’artrosi o la degenerazione dei dischi spinali.
Forma anatomica della curva
La classificazione della scoliosi in base alla forma anatomica della curva prevede:
- Scoliosi a C: rappresenta la forma più comune di scoliosi, in cui la colonna vertebrale assume una curvatura a forma di “C” in un unico piano.
- Scoliosi a S: in questa forma, la colonna vertebrale presenta due curve opposte, formando una forma a “S” quando osservata frontalmente.
- Scoliosi a doppia curva: presenta una curva superiore (toracica) e una inferiore (lombare), ma non una forma a “S” distintiva.
Classificazione di Moe
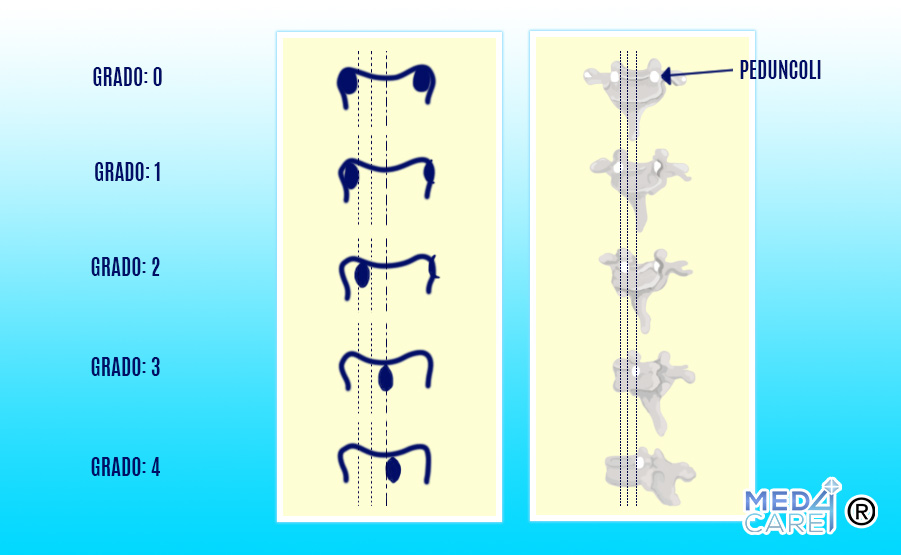
La classificazione di Moe è un metodo utilizzato in ortopedia per categorizzare le curve scoliotiche in base alla rotazione dei peduncoli, ovvero i punti di contatto tra l’arco e il corpo della vertebra.
Questo metodo propone una scala di valutazione da 0 a 4, i cui numeri corrispondono ai diversi gradi di spostamento dei peduncoli in base a un’osservazione antero-posteriorie del corpo vertebrale, che viene idealmente diviso in sei segmenti longitudinali.
In condizioni ottimali, i peduncoli sono perfettamente simmetrici l’uno rispetto all’altro e si trovano sui segmenti più esterni di destra (lato concavo) e sinistra (lato convesso). In caso di scoliosi il peduncolo sul lato convesso ruota verso la linea mediana, mentre quello sul lato concavo tende progressivamente a scomparire.
Vediamo nel dettaglio il processo di rotazione in base ai diversi gradi:
- Grado 0: in questo caso i peduncoli sono perfettamente visibili, poiché non vi è rotazione.
- Grado 1: il peduncolo nel lato concavo inizia a scomparire.
- Grado 2: il peduncolo nel lato concavo scompare.
- Grado 3: il peduncolo nel lato convesso si trova sulla linea mediana.
- Grado 4: il peduncolo nel lato convesso oltrepassa la linea mediana.
Quanto è frequente la scoliosi? Epidemiologia

L’epidemiologia della scoliosi è complessa e comprende diversi fattori demografici e di rischio.
La scoliosi infantile è relativamente rara e colpisce circa l’1% dei bambini. La maggior parte dei casi di scoliosi infantile si risolve spontaneamente. Tuttavia alcuni bambini possono sviluppare una curvatura progressiva che richiede interventi medici o chirurgici.
La scoliosi dell’età di insorgenza giovanile è la forma più comune e colpisce circa il 3-5% dei bambini in età scolare. È più frequente nelle ragazze rispetto ai ragazzi.
La scoliosi di insorgenza adolescenziale è altrettanto comune e rappresenta circa l’80% di tutti i casi di scoliosi e colpisce soprattutto le ragazze.
Oltre ai fattori di età e genere, ci sono anche fattori di rischio associati alla scoliosi, tra cui:
- storia familiare, poiché suggerisce una predisposizione genetica alla condizione;
- una postura scorretta;
- disuguaglianza della lunghezza delle gambe;
- problemi neuromuscolari;
- condizioni mediche sottostanti, come la displasia dell’anca o le malattie del tessuto connettivo.
Le cause della scoliosi: eziologia
L’eziologia della scoliosi non è ancora completamente compresa. Tuttavia gli studi suggeriscono che la condizione sia multifattoriale, con un’interazione complessa tra fattori genetici e ambientali.
Fattori genetici
Si è osservato che la condizione tende ad avere una componente ereditaria. Ciò significa che l’incidenza può essere maggiore in famiglie in cui la malattia si è già manifestata.
Sono stati individuati diversi geni potenzialmente associati alla scoliosi, inclusi quelli coinvolti nella formazione dei tessuti connettivi, nella regolazione dello sviluppo osseo e nella trasmissione dei segnali nervosi.
Fattori ambientali
Mentre la componente ereditaria gioca un ruolo importante nella comparsa della scoliosi, anche i fattori ambientali possono influenzare lo sviluppo della condizione, come:
- Postura e attività fisica: la postura scorretta, specialmente durante la crescita, può influenzare la distribuzione delle forze sulla colonna vertebrale e contribuire alla deformità. Attività fisiche che coinvolgono movimenti asimmetrici e ripetitivi della colonna vertebrale possono allo stesso modo avere un impatto sulla sua curvatura.
- Disuguaglianza delle lunghezze delle gambe: una disuguaglianza significativa può alterare l’allineamento e la distribuzione del carico sulla colonna vertebrale, contribuendo alla scoliosi.
- Traumi o lesioni: fratture o lesioni spinali possono influire sulla struttura della colonna vertebrale e portare a deformità.
- Problemi neuromuscolari: condizioni come la paralisi cerebrale, la distrofia muscolare o le lesioni del midollo spinale possono indebolire i muscoli che sostengono la colonna vertebrale, favorendo la comparsa di una scoliosi.
- Problemi scheletrici congeniti: alcune malformazioni congenite del sistema scheletrico possono predisporre alla condizione, come la displasia dell’anca o l’agenesia delle vertebre.
Sintomatologia della scoliosi
La sintomatologia della scoliosi può variare in base alla gravità della curvatura e alla sua localizzazione sulla colonna vertebrale. In alcuni casi è asintomatica e può essere scoperta solo durante un esame fisico di routine o tramite screening scolastico.
Tuttavia, nei casi più gravi o progressivi, possono manifestarsi alcuni sintomi e segni caratteristici, tra cui:
- Curvatura evidente della colonna vertebrale: può variare da lieve a grave.
- Asimmetria di spalle, scapole e fianchi: a causa della curvatura della colonna vertebrale, si possono notare differenze di altezza di spalle, scapole e fianchi. Ad esempio, una spalla potrebbe apparire più alta o più sporgente rispetto all’altra.
- Rotazione vertebrale: nelle forme più gravi può verificarsi una rotazione delle vertebre lungo la curva. Ciò può causare una sporgenza o una gibbosità sul retro del torace o della regione lombare, nota come gibbo di Gibaud o gibbo dorsale.
- Dolore o disagio: alcune persone possono sperimentare dolore o disagio, specialmente se la curvatura è significativa o progredisce nel tempo. Il dolore può essere localizzato nella regione della colonna vertebrale o nei muscoli circostanti a causa dello stress e della tensione sui tessuti.
- Ridotta mobilità spinale: in alcuni casi la scoliosi può limitare la flessibilità e la mobilità della colonna vertebrale. Ciò può rendere difficile compiere determinati movimenti, come piegarsi in avanti o ruotare il tronco.
La sintomatologia della scoliosi può variare da persona a persona, manifestandosi con limitazioni e sintomi più o meno evidenti. La gravità e la progressione della scoliosi possono essere influenzate da fattori come l’età di insorgenza, la causa sottostante e il trattamento adottato.
Diagnosi di scoliosi
La diagnosi di scoliosi si basa principalmente su un’accurata ispezione visiva e su esami strumentali specifici per identificare eventuali curvature anomale della spina dorsale. Il tutto è svolto durante una visita ortopedica, composta da varie fasi.
Anamnesi

L’anamnesi della scoliosi comprende una serie di informazioni raccolte attraverso l’intervista e la storia medica del paziente. Questi dettagli aiutano il medico a comprendere meglio il quadro clinico e a determinare la diagnosi e il trattamento appropriati.
Alcuni aspetti rilevanti dell’anamnesi della scoliosi riguardano:
- Sintomi attuali: il medico chiederà al paziente se questi sta sperimentando sintomi come dolore o disagio nella regione della colonna vertebrale, asimmetria delle spalle o dei fianchi e limitazioni nella mobilità spinale.
- Storia familiare: è importante raccogliere informazioni sulla presenza di parenti con scoliosi o altre condizioni correlate, e conoscere l’età di insorgenza, la gravità e il trattamento dei membri della famiglia affetti da scoliosi.
- Età di insorgenza: il medico chiederà al paziente l’età in cui è stata diagnosticata la condizione, se questi ne è già al corrente.
- Storia della crescita e dello sviluppo: è importante ottenere informazioni come ad esempio il raggiungimento degli stadi puberali, la crescita in altezza e la presenza di cambiamenti posturali evidenti.
- Storia medica pregressa: il medico raccoglierà informazioni sulla storia medica del paziente, inclusi eventuali interventi chirurgici o condizioni mediche preesistenti che possono aver influito sulla postura.
- Esami precedenti: è importante conoscere eventuali esami diagnostici o trattamenti precedenti a cui il paziente si è sottoposto per la scoliosi, come radiografie della colonna, risonanze magnetiche o terapie conservative.
- Compromissione della qualità di vita: il medico si informerà sull’influenza della scoliosi sulla qualità di vita del paziente, compreso l’impatto sulle attività quotidiane, l’autostima e la partecipazione alle attività fisiche o sportive.
Esame obiettivo
L’esame obiettivo è una parte essenziale della valutazione della scoliosi e viene eseguito in genere da un medico specialista in ortopedia o in medicina fisica e riabilitazione. Lo scopo principale è valutare la presenza, la gravità e le caratteristiche della curvatura della colonna vertebrale.
L’esame prevede le seguenti fasi:
- Ispezione: il medico osserva attentamente la postura generale del paziente in piedi. Vengono notate eventuali asimmetrie osservabili sia frontalmente che posteriormente, in modo da rilevare possibili deviazioni laterali della colonna.
- Esame posturale: il paziente dovrà compiere una serie di movimenti specifici per valutare la mobilità della colonna vertebrale e rilevare eventuali limitazioni o dolori associati.
- Misurazione dell’angolo di Cobb: l’angolo di Cobb è un parametro essenziale per quantificare la gravità della curvatura della scoliosi. Viene misurato tramite radiografie della colonna vertebrale in posizione eretta.
- Esame palpatorio: il medico utilizza le mani per valutare la presenza di eventuali deformità, gibbo dorsale o sporgenze lungo la colonna vertebrale. Vengono anche valutati la simmetria e il tono muscolare nella regione della colonna.
- Test neurologici: vengono eseguiti per valutare la funzionalità del sistema nervoso. Ciò può includere la valutazione della forza muscolare, dei riflessi e della sensibilità in diverse parti del corpo. Questi test sono importanti per escludere eventuali deficit neurologici associati alla scoliosi.
Esami diagnostici

- Radiografia della colonna vertebrale: uno strumento fondamentale per la valutazione della scoliosi. Viene eseguita con la colonna vertebrale in posizione eretta, così da poter valutare l’angolo di Cobb e determinare la gravità e la forma della curva. Aiutano anche a identificare eventuali anomalie strutturali delle vertebre o delle articolazioni spinali.
- Risonanza magnetica (RM): può essere richiesta per valutare più in dettaglio la colonna vertebrale e le strutture circostanti. È particolarmente utile per valutare eventuali anomalie spinali associate alla scoliosi, come malformazioni congenite o lesioni del midollo spinale ed eventuali danni ai dischi intervertebrali.
- Tomografia computerizzata (TC): fornisce immagini a sezioni trasversali della colonna vertebrale e può essere utilizzata per ottenere una visione più dettagliata delle strutture ossee e articolari.
- Esami neurologici: come l’elettromiografia (EMG) e i potenziali evocati; possono essere eseguiti per valutare la funzionalità del sistema nervoso e identificare eventuali deficit o anomalie neurologiche associate alla scoliosi.
- Esami di laboratorio: generalmente non sono specifici per la scoliosi, ma possono essere richiesti per escludere altre condizioni mediche che possono manifestarsi con sintomi simili.
- Screening genetico: in alcuni casi può essere consigliato per individuare eventuali anomalie genetiche associate alla scoliosi, soprattutto se sono presenti segni o sintomi atipici nella storia familiare.
La scelta degli esami dipenderà da: gravità della curvatura, caratteristiche individuali e valutazione del medico specialista.
Diagnosi differenziale della scoliosi
La diagnosi differenziale della scoliosi comprende la valutazione e l’esclusione di altre condizioni che possono presentarsi con sintomi simili o che possono contribuire alla curvatura della colonna vertebrale.
Alcune delle condizioni considerate includono:
- Dismetria degli arti inferiori: una differenza significativa nella lunghezza delle gambe può causare una postura asimmetrica e portare a una curvatura apparente della colonna vertebrale.
- Sindrome di Marfan: una malattia genetica del tessuto connettivo che può causare alterazioni scheletriche, tra cui la scoliosi. Altri segni e sintomi caratteristici includono altezza elevata, braccia e dita lunghe, anomalie oculari e cardiache.
- Neuromuscolopatie: condizioni neuromuscolari come la distrofia, la paralisi cerebrale e le malattie del motoneurone possono causare debolezza e squilibri nella funzione muscolare, influenzando la postura e la biomeccanica della colonna vertebrale.
- Malformazioni vertebrali congenite: causano deformità strutturali e portano a una curvatura della colonna vertebrale.
- Tumori spinali: sia benigni che maligni; possono causare deformità e curvatura della colonna vertebrale.
- Condizioni sistemiche: alcune condizioni come l’artrite reumatoide, l’osteogenesi imperfetta e l’osteoporosi possono influire sulla salute delle ossa e delle articolazioni, inclusa la colonna vertebrale.
Trattamenti per la scoliosi
Ci sono diversi trattamenti disponibili per la scoliosi, che dipendono dalla gravità della curvatura, dall’età del paziente, dalla progressione della deformità e da altri fattori individuali.
Osservazione e monitoraggio
L’osservazione e il monitoraggio costituiscono un approccio di gestione appropriato per la scoliosi quando la curvatura è lieve o stabile e non mostra segni di progressione significativa nel tempo. È spesso adottato per i pazienti con una curvatura inferiore a 25-30 gradi e quando la crescita scheletrica non è ancora completata.
L’obiettivo principale è valutare l’andamento della scoliosi e determinare se sono necessari interventi aggiuntivi.
Durante il periodo di osservazione, il paziente sarà sottoposto a visite regolari dal medico specialista in ortopedia o in medicina fisica e riabilitazione, per valutare l’evoluzione della curvatura e monitorare eventuali cambiamenti nel tempo.
Le visite avvengono ogni 6-12 mesi, ma la frequenza può variare a seconda delle specifiche esigenze del paziente.
Possono essere fornite al paziente anche istruzioni su esercizi posturali e stretching, che contribuiscono a mantenere la flessibilità, la forza muscolare e la corretta postura.
Corsetto ortopedico
Il corsetto ortopedico è una delle opzioni di trattamento non chirurgico più comuni per la scoliosi, ed è indicato principalmente per i pazienti che presentano una curvatura moderata che continua a progredire, ma che non richiede un intervento chirurgico.
L’obiettivo principale del corsetto è limitare l’aumento dell’angolo di Cobb, stabilizzare la curvatura e prevenire la sua progressione durante la fase di crescita.
Il corsetto ortopedico viene personalizzato per il paziente e realizzato su misura utilizzando materiali rigidi ma confortevoli. Solitamente copre la parte superiore del corpo, dalla zona toracica alla zona pelvica, e può essere realizzato in plastica, metallo o una combinazione di entrambi.
Va indossato per diverse ore, in genere durante il giorno e durante le attività fisiche, e viene gradualmente adattato al paziente per garantire una corretta aderenza e supporto.
L’efficacia del corsetto ortopedico dipende da diversi fattori, tra cui l’età del paziente, il grado di curvatura e la risposta individuale del corpo al trattamento. Non è in grado di correggere completamente una curvatura già presente, ma mira a rallentarne la progressione durante la fase di crescita.
Fisioterapia ed esercizi specifici per la scoliosi
La fisioterapia e gli esercizi specifici sono una componente importante nel trattamento conservativo della scoliosi. Questo approccio si concentra sul miglioramento della flessibilità, della forza muscolare, dell’equilibrio e della postura per aiutare a controllare la progressione della curvatura e migliorare la funzionalità del paziente.
La fisioterapia può essere particolarmente efficace nei pazienti con scoliosi lieve o moderata e può essere combinata con altre modalità di trattamento.
Questi esercizi si concentrano sulla correzione della postura, sul rafforzamento dei muscoli deboli e sull’allungamento dei muscoli accorciati o contratti.
Alcuni esempi di esercizi includono:
- Allungamento: finalizzati ad aumentare la flessibilità e l’elasticità dei muscoli che tendono ad essere contratti o accorciati nella scoliosi.
- Rafforzamento: mirano a rafforzare i muscoli deboli che possono contribuire alla progressione della curva.
- Mobilizzazione spinale: migliorano la mobilità della colonna vertebrale e prevengono la rigidità.
- Controllo motorio: si concentrano sull’allenamento della consapevolezza corporea, del controllo posturale e del movimento corretto.
Chirurgia per la scoliosi
La chirurgia è considerata un’opzione di trattamento nei casi in cui la curvatura è grave, progressiva o compromette la funzione polmonare o cardiaca del paziente. L’obiettivo principale è correggere la curvatura, stabilizzare la colonna vertebrale e prevenire la progressione della deformità.
Vengono utilizzati impianti metallici come viti, aste e ganci per correggere la curvatura e stabilizzare la colonna vertebrale. Questi impianti sono posizionati strategicamente e fissati alle vertebre coinvolte.
L’approccio chirurgico può variare a seconda della curvatura e delle esigenze individuali:
- Fusione spinale: il chirurgo rimuove il disco intervertebrale tra le vertebre coinvolte nella curvatura e crea una fusione ossea. Questo aiuta a stabilizzare la colonna e prevenire la progressione della curva.
- Osteotomia: rimozione di una porzione di osso per consentire una correzione più efficace della curvatura. Può essere eseguita in combinazione con la fusione spinale per ottenere un allineamento migliore della colonna vertebrale.
- Impianti regolabili: come le viti espandibili o le aste telescopiche, che consentono una correzione graduale e progressiva della curvatura. Possono essere regolati durante il periodo di guarigione per ottenere l’allineamento desiderato della colonna vertebrale.
Come ogni intervento chirurgico, l’operazione comporta rischi e complicanze potenziali, come infezioni, sanguinamenti, danni ai nervi spinali o al midollo spinale.
Terapia con iniezioni
La terapia con iniezioni è un’opzione di trattamento meno comune per la scoliosi, ma può essere considerata in alcuni casi specifici, principalmente per il controllo del dolore associato alla curvatura spinale.
Coinvolge l’iniezione di farmaci direttamente nelle articolazioni o nei tessuti muscolari coinvolti nella scoliosi, al fine di ridurre l’infiammazione, il dolore e migliorare la funzione.
Le sostanze utilizzate nelle iniezioni possono essere:
- Steroidi: vengono somministrate direttamente nelle articolazioni spinali o nei tessuti muscolari circostanti per fornire un sollievo temporaneo.
- Anestetico locale: utilizzato per alleviare temporaneamente il dolore acuto o cronico associato alla scoliosi. Può essere somministrato direttamente nei punti trigger o di maggiore dolore lungo la colonna vertebrale o nei muscoli coinvolti nella curvatura.
Medicina complementare
La medicina complementare comprende una serie di approcci terapeutici alternativi o integrativi che possono essere utilizzati insieme ai trattamenti convenzionali per la scoliosi.
I trattamenti più comuni sono:
- Agopuntura: una tecnica antica della medicina tradizionale cinese che prevede l’inserimento di aghi sottili in punti specifici del corpo. Può essere utilizzata per ridurre il dolore, migliorare la circolazione sanguigna e favorire il rilassamento muscolare e orientare il corretto posizionamento delle strutture osteomuscolari.
- Chiropratica: si concentra sulla manipolazione della colonna vertebrale e delle articolazioni per correggere l’allineamento e migliorare la funzione spinale.
- Terapia di manipolazione spinale: simile alla chiropratica, coinvolge la manipolazione delle vertebre per migliorarne l’allineamento.
- Altre modalità terapeutiche: come la terapia di massaggio, craniosacrale, l’osteopatia e l’uso di apparecchi ortopedici complementari, come i plantari.
Scoliosi: punti essenziali
La scoliosi è una condizione complessa che colpisce la colonna vertebrale, caratterizzata da una curvatura laterale anomala che può manifestarsi in diverse forme e gravità.
Con il monitoraggio regolare, l’adozione di misure preventive e un intervento appropriato, è possibile controllare la progressione della curvatura spinale e migliorare la qualità di vita dei pazienti.
La ricerca continua e nella comprensione della scoliosi stanno contribuendo a migliorare le opzioni terapeutiche disponibili. Grazie a una diagnosi precoce è possibile affrontare la scoliosi in modo efficace, consentendo ai pazienti di vivere una vita attiva e sana.