La sindrome di Brugada
In questo articolo tratteremo di una malattia cardiaca rara chiamata sindrome di Brugada.
Che cos’è la sindrome di Brugada? Epidemiologia
La sindrome di Brugada è una malattia rara che determina un’alterazione del ritmo cardiaco, senza che vi siano anomalie visibili del cuore. È stata descritta per la prima volta nel 1992, dal medico Pedro Brugada, da cui prende il nome. Fa parte di una famiglia di malattie dette canalopatie cardiache, perché causate da difetti genetici dei canali ionici del cuore, fondamentali, come vedremo, per il regolare funzionamento del battito cardiaco.
Questa malattia predispone alla fibrillazione ventricolare, che potrebbe determinare l’arresto cardiaco causato dall’incapacità del cuore di generare una contrazione valida. Conseguente è talvolta la morte cardiaca improvvisa, per questo la Sindrome di Brugada rappresenta un’importante causa di morte nella popolazione, specialmente negli over 45. Colpisce gli uomini 8 volte più che le donne.
Come si genera il battito cardiaco: i canali ionici
Il cuore è una vera e propria pompa adibita a far circolare il sangue continuamente in tutto il corpo, per nutrire gli organi ed eliminare le loro scorie. Se il cuore non pompa in maniera adeguata ed il corpo non viene irrorato a sufficienza le conseguenze possono essere molto gravi: dalla perdita dei sensi fino alla morte, se non si ripristina in pochissimi minuti il suo funzionamento.
Per poter pompare il sangue vigorosamente e regolarmente, il cuore è dotato di un muscolo, detto miocardio, capace di contrarsi e spingere il sangue nel circolo. La contrazione del miocardio è innescata da impulsi elettrici ritmici generati da altre cellule cardiache specializzate, che determinano la tipica frequenza cardiaca di 70-80 battiti al minuto.
Quando queste cellule trasmettono un impulso elettrico, nelle cellule muscolari si aprono dei canali ionici. Possiamo immaginarli come delle porte che si spalancano in maniera finemente regolata facendo entrare e uscire una grande quantità di ioni sodio (Na+), potassio (K+) e calcio (Ca++). La redistribuzione dei vari tipi di ioni tra l’interno delle cellule del miocardio ed il mezzo extracellulare è fondamentale perché avvenga la corretta contrazione delle cellule muscolari; se questi canali non funzionano correttamente, il ritmo cardiaco è a rischio.
Una malattia rara ereditaria
La sindrome di Brugada è una malattia ereditaria, perciò può essere trasmessa solo dai genitori ai figli e un individuo affetto non è contagioso. Si dice infatti “ereditaria” una malattia in cui uno o più difetti genetici materni o paterni che vengono trasmessi ai figli. L’ereditarietà della sindrome di Brugada viene definita tecnicamente “autosomica dominante”: questo significa che ad ogni concepimento il genitore affetto ha 1 possibilità su 2 di trasmettere la malattia alla prole, indipendentemente dal sesso del bambino.
I difetti genetici che causano questa malattia colpiscono i canali ionici che governano l’entrata e l’uscita di ioni nelle cellule del miocardio e ne permettono la corretta contrazione. I difetti sono molteplici e non tutti sono stati ancora localizzati con precisione per tutti i pazienti. Nella maggioranza dei casi conosciuti (circa 1/3) il gene difettoso è quello di un canale del sodio cardiaco chiamato SncN5 – sodium channel Nav5.
Quali sono i sintomi della sindrome di Brugada? Come si diagnostica?
Anamnesi per la sindrome di Brugada
Molti individui con sindrome di Brugada sono asintomatici, per cui la malattia potrebbe non manifestarsi anche per tutta la vita di una persona. Per questo motivo è molto difficile calcolare quale sia la prevalenza della sindrome di Brugada nella popolazione. Ad oggi si calcola una prevalenza che va da 1 individuo su 5000 a 1/2000.
Se presenti, in genere i sintomi compaiono in età adulta. Questi comprendono sincopi, attacchi e respiro agonico notturno a causa di una tachicardia ventricolare polimorfica. Se persistenti, questi sintomi possono portare ad una morte cardiaca improvvisa; per questo questa categoria di malattie è così importante.
I sintomi non sembrano essere associati all’attività fisica, invece possono comparire in situazioni di riposo e persino durante il sonno.
Esami strumentali – test diagnostici della sindrome di Brugada
Il medico può ordinare degli esami clinici per rilevare il problema, sempre che abbia già dato qualche sintomo all’anamnesi.
In questo caso il primo test di screening per diagnosticare la sindrome di Brugada è l’elettrocardiogramma dove in genere, ma non sempre, sono visibili delle onde specifiche, che si chiamano onde delta:
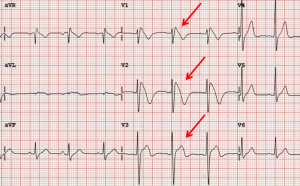
Una volta identificato il sospetto di diagnosi, allora chi se ne occupa è il cardiologo specialista nei disturbi elettrici del cuore: l’aritmologo. Egli salirà con un catetere lungo una via venosa e andrà ad esplorare l’attività elettrica del cuore per definitiva conferma del problema elettrico.
Come si tratta la sindrome di Brugada?
L’unica terapia possibile è la prevenzione e/o il trattamento della fibrillazione ventricolare, che altrimenti porterebbe a morte il soggetto. Per questo quando è possibile eseguire la diagnosi come accennato qui sopra, allora si posiziona un defibrillatore impiantabile o ICD (Implanted Cardiac Defibrillator). Si tratta di un piccolo apparecchio messo sottocute dentro il torace che in caso di aritmia la riconosce e si attiva producendo una scarica elettrica che la corregge e previene la morte del soggetto.
Farmaci da evitare assolutamente nella sindrome di Brugada (controindicazione assoluta)
Antiaritmici da evitare assolutamente nella sindrome di Brugada:
- Flecainide
- Procainamide
- Propafenone
- Ajmalina
Farmaci psicotropi da evitare assolutamente nella sindrome di Brugada:
- Amitriptilina
- Clomipramina
- Desimipramina
- Nortriptilina
- Litio
- Loxapina
- Oxcarbazepina
- Trifluoperazina
Farmaci anestetici/analgesici da evitare assolutamente nella sindrome di Brugada:
- Bupivacaina
- Procaina
- Propofol
Farmaci da evitare preferibilmente nella sindrome di Brugada (controindicazione relativa)
Antiaritmici controindicati in modo relativo nella sindrome di Brugada:
- amiodarone
- cibenzolina
- disopyramide
- lidocaina
- propranololo
- verapamile
Antipsicotici controindicati in modo relativo nella sindrome di Brugada:
- carbamazepina
- ciamemazina
- dosulepina
- doxepina
- fluoxetina
- fluvoxamina
- imipramina
- maprotilina
- paroxetina
- perfenazina
- fenitoina
- tioridazina
Farmaci anestetici/analgesici in controindicazione relativa nella sindrome di Brugada:
- Ketamina
- Tramadolo
Altri farmaci da evitare nella sindrome di Brugada:
- metoclopramide
- indapamide
- edrofonio
- difenilidramina
- demenidrinato
Conclusione
La sindrome di Brugada è una malattia rara ma non troppo. Determina alto rischio di morte cardiaca ma grazie alla diagnosi precoce è assolutamente trattabile. È opportuno sensibilizzare la popolazione perché ai primi sintomi cardiaci (mancanza di respiro, dolore toracico, etc) faccia una visita di controllo in modo da prevenire questa malattia.

Fonti:
- Brugada, P., Brugada, J., 1992. Right bundle branch block, persistent ST segment elevation and sudden cardiac death: A distinct clinical and electrocardiographic syndrome. A multicenter report. Journal of the American College of Cardiology 20, 1391–1396.
- Glatter, K. A., Sirish, P., Yamoah, M., & Chiamvimonvat, N. (2016). DNA: Heritable Channelopathies and Selected Cardiomyopathies – Postmortem Assessment. Encyclopedia of Forensic and Legal Medicine, 343–350. doi:10.1016/b978-0-12-800034-2.00156-7
- Brugada J, Campuzano O, Arbelo E, et al (2018) Present Status of Brugada Syndrome: JACC State-of-the-Art Review. J. Am. Coll. Cardiol. 72:1046–1059